Exantema na Gravidez: O Que é, Causas, Diagnóstico e Cuidados Essenciais
by Valdiney Ribeiropublished on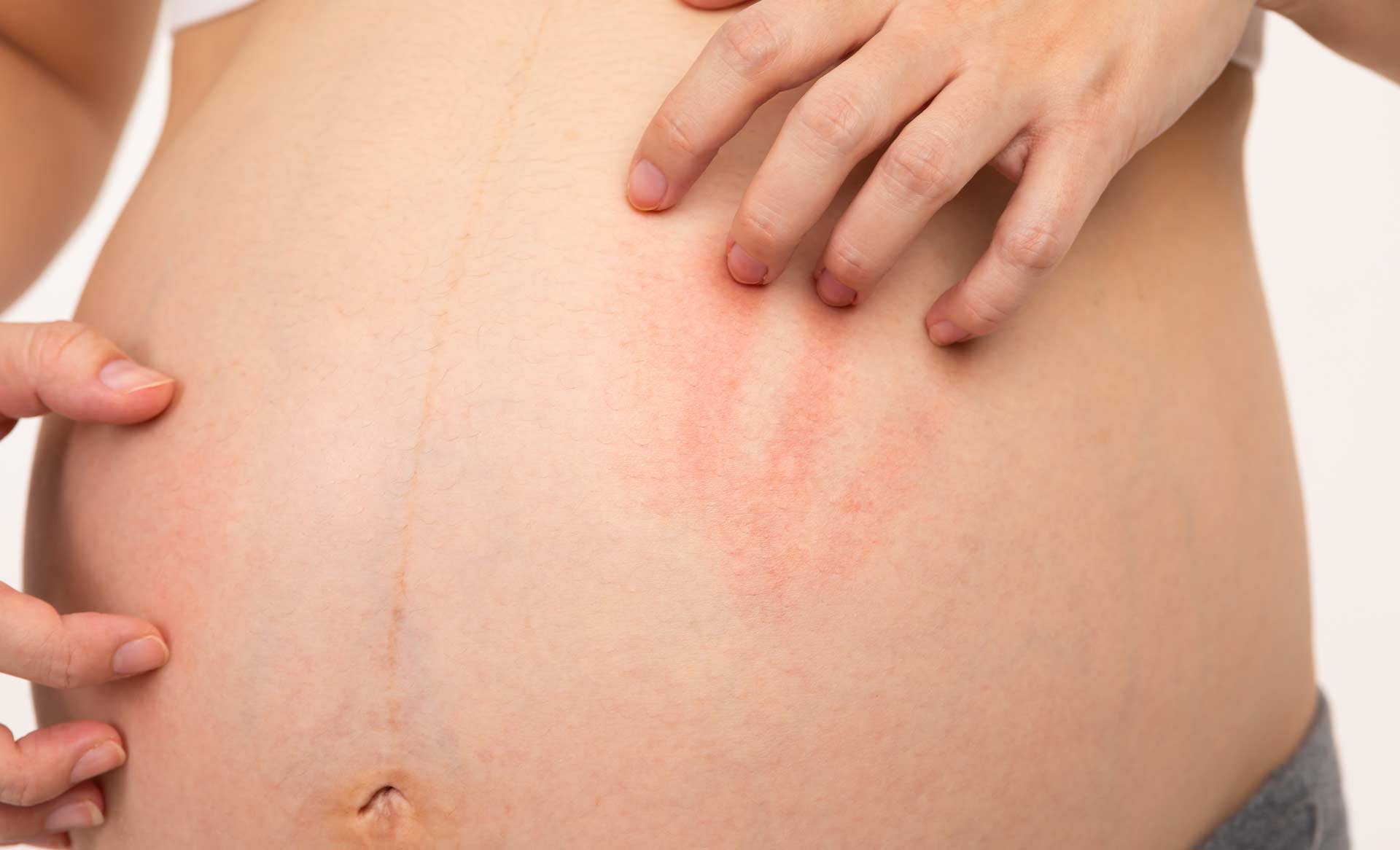
Durante a gestação, o corpo da mulher passa por profundas transformações fisiológicas e imunológicas. Essas mudanças podem predispor a gestante a diversos tipos de manifestações dermatológicas, incluindo o surgimento de exantemas. O termo "exantema" refere-se a uma erupção cutânea que pode se apresentar de diferentes formas, como manchas vermelhas, pápulas ou vesículas, podendo ou não estar associada a outros sintomas como febre, coceira e mal-estar. O aparecimento de exantemas durante a gravidez gera preocupações específicas tanto para a mãe quanto para o bebê, uma vez que algumas causas podem representar riscos importantes para o desenvolvimento fetal.
Entender as diferentes origens do exantema na gravidez é fundamental para garantir um diagnóstico precoce e um manejo adequado. As causas podem variar desde infecções virais inofensivas até doenças graves como rubéola ou zika vírus, que estão associadas a complicações congênitas. Além disso, algumas dermatoses específicas da gestação podem se manifestar de forma similar, requerendo uma avaliação criteriosa por parte dos profissionais de saúde. Neste artigo, abordaremos em profundidade as causas, o diagnóstico, o tratamento e as precauções relacionadas ao exantema na gravidez.
Exantema na Gravidez: Compreendendo a Definição e as Manifestações Clínicas
O exantema, por definição médica, é uma erupção cutânea que se dissemina pela pele, muitas vezes de forma súbita. Durante a gravidez, o surgimento de um exantema pode gerar alarme tanto para a paciente quanto para a equipe médica, pois pode ser sinal de uma condição subjacente que impacta a saúde materna e fetal. Portanto, é essencial reconhecer suas manifestações clínicas e diferenciais.
Os exantemas podem variar consideravelmente em sua aparência:
Máculas: manchas planas e vermelhas.
Pápulas: pequenas elevações sólidas.
Vesículas: bolhas cheias de líquido.
Pústulas: bolhas com conteúdo purulento.
Essas lesões podem estar associadas a sintomas como febre, dor nas articulações, mal-estar, linfadenopatia (inchaço dos gânglios linfáticos) e, em alguns casos, sinais neurológicos. A presença de febre concomitante com o exantema, em especial no primeiro trimestre de gravidez, aumenta a preocupação com infecções virais que podem afetar o desenvolvimento embrionário.
O surgimento de exantemas durante a gestação pode estar relacionado a diversos fatores, incluindo:
Infecções virais (como rubéola, parvovírus B19, zika, citomegalovírus)
Infecções bacterianas (como sífilis secundária)
Dermatoses específicas da gravidez (como pênfigo gestacional, erupção polimórfica da gravidez)
Reações medicamentosas
Doenças autoimunes (como lúpus eritematoso sistêmico)
Quadro comparativo:
| Tipo de Exantema | Características Clínicas | Riscos para o Feto | Tratamento Geral |
|---|---|---|---|
| Rubéola | Máculas e pápulas finas, febre | Síndrome da rubéola congênita | Prevenção e suporte |
| Parvovírus B19 | Eritema facial (aspecto "bofetada") | Anemia fetal, hidropsia | Monitoramento fetal |
| Zika Vírus | Erupção maculopapular fina | Microcefalia, calcificações | Acompanhamento especializado |
| Pênfigo Gestacional | Vesículas pruriginosas | Parto prematuro | Corticoterapia tópica/sistêmica |
| Erupção Polimórfica | Pápulas pruriginosas | Sem risco fetal | Tratamento sintomático |
Cada tipo de exantema traz um prognóstico diferente para a mãe e para o bebê, exigindo abordagem individualizada.
Importância do período gestacional:
A fase da gravidez em que o exantema surge é crucial. Infecções no primeiro trimestre estão associadas a riscos maiores de malformações fetais, enquanto no terceiro trimestre o risco maior é de parto prematuro ou infecções neonatais.
Principais Causas Infecciosas de Exantema na Gravidez
As infecções virais são uma das causas mais comuns de exantema durante a gestação. Algumas dessas infecções representam uma ameaça significativa para o feto, especialmente se contraídas nos estágios iniciais da gravidez. A seguir, detalharemos as infecções mais relevantes e seus impactos materno-fetais.
Rubéola
A rubéola, também conhecida como sarampo alemão, é causada pelo vírus da rubéola e caracteriza-se por febre leve, linfadenopatia (inchaço dos gânglios linfáticos) e exantema maculopapular que se inicia na face e se espalha para o tronco e membros. A infecção materna no primeiro trimestre pode levar à Síndrome da Rubéola Congênita (SRC), que inclui:
Surdez neurossensorial
Cardiopatias congênitas
Catarata
Retardo do crescimento intrauterino
Microcefalia
Prevenção: A vacinação antes da gravidez é crucial, pois a vacina de vírus vivo atenuado não pode ser administrada durante a gestação.
Parvovírus B19
O parvovírus B19 é o agente etiológico da quinta doença, ou eritema infeccioso. Caracteriza-se pelo exantema facial (aspecto de "bofetada") seguido de exantema reticulado no tronco e membros.
Complicações fetais:
Anemia fetal grave
Hidropsia fetal (acúmulo de fluidos anormais em diferentes partes do corpo do feto)
Morte fetal
Diagnóstico e manejo: A confirmação é feita por sorologia (IgM positiva) ou PCR para DNA viral. O monitoramento ultrassonográfico semanal pode ser indicado se a infecção ocorrer no segundo trimestre.
Zika Vírus
Emergente como uma grande preocupação nos últimos anos, o vírus Zika é transmitido principalmente pelo mosquito Aedes aegypti. Os sintomas maternos incluem febre baixa, conjuntivite não purulenta e exantema maculopapular.
Impactos fetais graves:
Microcefalia
Calcificações intracranianas
Alterações oculares
Alterações motoras e cognitivas
Diagnóstico: PCR para Zika no sangue, urina ou líquido amniótico.
Cuidados: A orientação para gestantes é evitar áreas de surto e adotar medidas rigorosas de proteção contra mosquitos.
Citomegalovírus (CMV)
O CMV é uma infecção comum, geralmente assintomática em adultos, mas extremamente perigosa durante a gestação. Embora o exantema não seja a manifestação principal, ele pode ocorrer.
Complicações da infecção fetal:
Surdez neurossensorial
Retardo mental
Hepatoesplenomegalia
Petéquias ao nascimento
Diagnóstico: Sorologia específica, PCR e amniocentese em casos suspeitos.
Sífilis
Embora uma infecção bacteriana, a sífilis é uma causa importante de exantema, particularmente na fase secundária, caracterizado por lesões maculopapulares que podem envolver palmas e plantas.
Consequências fetais:
Sífilis congênita
Deformidades ósseas
Hepatite
Anemia
Morte fetal
Tratamento: Penicilina benzatina é altamente eficaz e segura na gestação.
Resumo das Infecções e Seus Efeitos
| Infecção | Tipo de Exantema | Efeitos Principais no Feto | Diagnóstico | Tratamento |
|---|---|---|---|---|
| Rubéola | Máculas/pápulas | Síndrome da Rubéola Congênita | Sorologia | Prevenção (vacinação prévia) |
| Parvovírus B19 | Eritema facial, reticulado | Anemia fetal, hidropsia, óbito | Sorologia/PCR | Monitoramento fetal |
| Zika Vírus | Maculopapular fino | Microcefalia, alterações neurológicas | PCR | Controle vetorial, suporte |
| Citomegalovírus | Raro exantema | Deficiência auditiva, retardo mental | Sorologia/PCR | Não existe tratamento eficaz seguro na gestação |
| Sífilis | Maculopapular palmo-plantar | Sífilis congênita, óbito | Sorologia (VDRL/FTA-ABS) | Penicilina |
A identificação precisa da causa do exantema e uma abordagem rápida podem reduzir substancialmente as complicações associadas. O conhecimento das características clínicas e laboratoriais de cada infecção auxilia no diagnóstico diferencial eficaz.
Dermatoses Específicas da Gravidez: Causas Não Infecciosas de Exantema
Além das infecções, existem dermatoses específicas que ocorrem exclusivamente durante a gestação e que também podem se manifestar com exantemas. Essas condições são, em geral, benignas para o feto, mas podem causar desconforto intenso para a mãe. Diferenciar essas dermatoses de infecções é crucial para evitar intervenções desnecessárias e para oferecer o alívio sintomático adequado.
Erupção Polimórfica da Gravidez (EPG)
Também conhecida como prurigo da gravidez ou pápulas urticariformes pruriginosas e placas da gravidez (PUPPP, na sigla em inglês), a EPG é a dermatoses mais comum da gestação.
Características:
Pápulas e placas urticariformes intensamente pruriginosas.
Início típico no terceiro trimestre, especialmente em gestações primíparas ou com gestações múltiplas.
Lesões começam no abdômen, poupando o umbigo, e podem se espalhar para as coxas, nádegas e braços.
Importância:
Sem risco para o feto.
Causa desconforto materno importante, impactando a qualidade de vida.
Tratamento:
Emolientes tópicos
Corticosteroides tópicos
Anti-histamínicos orais para alívio da coceira
Pênfigo Gestacional
O pênfigo gestacional é uma doença autoimune rara que se manifesta com vesículas e bolhas tensas, geralmente no segundo ou terceiro trimestre.
Características:
Início com pápulas pruriginosas ao redor do umbigo, evoluindo para bolhas disseminadas.
Reativação pode ocorrer no puerpério e em gestações subsequentes.
Riscos:
Pode estar associado a parto prematuro.
Risco aumentado de restrição de crescimento intrauterino (RCIU).
Tratamento:
Corticosteroides sistêmicos em casos graves.
Controle rigoroso da doença é necessário para minimizar os riscos fetais.
Colestase Intra-Hepática da Gravidez
Embora a colestase intra-hepática não seja uma dermatoses propriamente dita, pode causar prurido intenso, muitas vezes sem lesões visíveis, mas em casos severos pode levar a escoriações e exantema secundário.
Características:
Prurido intenso, predominantemente nas palmas das mãos e plantas dos pés, sem lesões primárias.
Elevação dos ácidos biliares séricos e transaminases hepáticas.
Riscos fetais:
Parto prematuro espontâneo
Sofrimento fetal agudo
Óbito intrauterino
Tratamento:
Ácido ursodesoxicólico para reduzir níveis de ácidos biliares.
Monitoramento fetal intensivo.
Indicação de parto antecipado em casos graves.
Prurigo da Gravidez
Menos comum, caracteriza-se por pápulas pruriginosas dispersas no tronco e membros.
Características:
Pequenas pápulas que surgem especialmente no abdômen e nas extremidades.
Sem risco para o feto.
Tratamento:
Hidratantes
Anti-histamínicos
Corticosteroides tópicos leves
Impetigo Herpetiforme
Forma rara e grave de psoríase pustulosa que aparece durante a gravidez.
Características:
Pústulas estéreis em placas eritematosas.
Sinais sistêmicos como febre, diarreia, náuseas podem estar presentes.
Riscos:
Pode resultar em sérias complicações maternas e fetais se não tratada.
Tratamento:
Corticosteroides sistêmicos são a primeira linha.
Hospitalização pode ser necessária em casos graves.
Comparativo das Principais Dermatoses da Gravidez
| Condição | Início Gestacional | Tipo de Lesão | Risco Fetal | Tratamento |
|---|---|---|---|---|
| Erupção Polimórfica | Terceiro trimestre | Pápulas e placas | Nenhum | Corticoides tópicos, anti-histamínicos |
| Pênfigo Gestacional | Segundo/Terceiro | Vesículas e bolhas | Prematuridade, RCIU | Corticoides sistêmicos |
| Colestase Intra-Hepática | Segundo/Terceiro | Prurido sem lesão primária | Óbito fetal, prematuridade | Ácido ursodesoxicólico, indução precoce |
| Prurigo da Gravidez | Variável | Pápulas pruriginosas | Nenhum | Tratamento sintomático |
| Impetigo Herpetiforme | Terceiro trimestre | Pústulas estéreis | Alto | Corticoides sistêmicos, hospitalização |
Observação Importante:
As dermatoses específicas da gravidez tendem a resolver espontaneamente após o parto, embora algumas possam deixar sequelas temporárias como hiperpigmentação ou descamação cutânea. A correta identificação e o tratamento adequado melhoram substancialmente a qualidade de vida materna e previnem complicações.
Diagnóstico Diferencial do Exantema na Gravidez: Como Confirmar a Causa
O diagnóstico do exantema na gravidez é uma tarefa complexa que exige um olhar clínico apurado e o uso direcionado de exames complementares.
Para médicos e estudantes que buscam aprofundar seu conhecimento nesse tema e em muitos outros relacionados à prática obstétrica, consultar os melhores livros de medicina é fundamental. A diferenciação correta entre causas infecciosas e não infecciosas é essencial para definir o prognóstico e o melhor curso de ação.
Anamnese Detalhada
A coleta de informações é o primeiro e um dos passos mais importantes:
Início dos sintomas: Em que semana de gestação surgiram os sintomas?
Progressão do exantema: O exantema começou localizado e se espalhou ou surgiu de forma generalizada?
Presença de sintomas sistêmicos: Febre, artralgias, mal-estar, sintomas respiratórios ou gastrointestinais?
Histórico de exposição: Contato recente com pessoas doentes, viagens para áreas endêmicas (como regiões com surto de zika)?
Histórico vacinal: A gestante foi vacinada contra rubéola, sarampo e outras doenças preveníveis?
Histórico médico: Uso de medicamentos recentes, histórico de doenças autoimunes ou gestação anterior complicada por dermatoses.
Exame Físico Cuidadoso
Durante o exame físico, o médico deve observar:
Morfologia das lesões: Máculas, pápulas, vesículas, bolhas, pústulas, ou lesões descamativas?
Distribuição: Localização inicial e atual das lesões (abdômen, extremidades, face, palmas e plantas).
Padrão de disseminação: Centrípeto (começa no tronco e vai para extremidades) ou centrífugo (começa nas extremidades e vai para o centro)?
Presença de linfadenopatia: Adenomegalia pode sugerir infecção viral como rubéola ou CMV.
Sinais associados: Hepatoesplenomegalia, icterícia (sugestiva de colestase).
Exames Laboratoriais e de Imagem
A escolha dos exames depende da suspeita clínica, podendo incluir:
| Exame | Indicação Principal | O que avalia |
|---|---|---|
| Sorologia IgM e IgG para Rubéola | Suspeita de rubéola | Infecção aguda ou imunidade |
| Sorologia para Parvovírus B19 | Exantema tipo "bofetada", suspeita de hidropsia | Infecção aguda |
| PCR para Zika Vírus | História epidemiológica compatível | Infecção viral recente |
| Sorologia para Citomegalovírus | Suspeita de infecção viral assintomática grave | Infecção primária/reativação |
| VDRL e FTA-ABS | Exantema palmo-plantar | Diagnóstico de sífilis |
| Testes hepáticos + Ácidos biliares | Prurido intenso sem lesão primária | Diagnóstico de colestase |
| Biópsia de pele | Lesões bolhosas ou atípicas | Confirmação de pênfigo gestacional |
| Ultrassonografia obstétrica | Avaliação fetal | Anomalias, hidropsia fetal |
Interpretação dos Exames:
IgM positivo: Indica infecção aguda recente (riscos elevados).
IgG positivo e IgM negativo: Indica infecção antiga e imunidade adquirida, baixo risco.
PCR positivo: Indica infecção ativa.
Testes hepáticos alterados: Se associados a prurido, sugerem colestase.
Diagnóstico Diferencial Esquematizado
| Condição | Indícios Clínicos-Chave | Exames Prioritários |
|---|---|---|
| Rubéola | Exantema + febre + linfadenopatia | Sorologia IgM/IgG Rubéola |
| Parvovírus B19 | Eritema facial clássico ("bofetada") | Sorologia Parvovírus/PCR |
| Zika vírus | Febre baixa + exantema maculopapular + conjuntivite | PCR para Zika |
| Erupção polimórfica da gravidez | Pápulas pruriginosas no abdômen poupando umbigo | Diagnóstico clínico, sem exames necessários |
| Pênfigo gestacional | Vesículas tensas e bolhas ao redor do umbigo | Biópsia de pele, imunofluorescência direta |
| Colestase intra-hepática da gravidez | Prurido sem lesões primárias | Testes de função hepática, ácidos biliares |
Importância da Ultrassonografia
Quando a infecção fetal é uma preocupação (parvovírus B19, zika vírus, CMV, sífilis), o ultrassom obstétrico torna-se uma ferramenta vital para:
Avaliar crescimento fetal.
Detectar sinais de hidropsia fetal (acúmulo anormal de fluido).
Avaliar anomalias neurológicas ou cardíacas.
Se anormalidades forem detectadas, pode ser necessário realizar amniocentese para investigação direta da infecção fetal.
Resumo:
O diagnóstico do exantema na gravidez é uma tarefa complexa que exige um olhar clínico apurado e o uso direcionado de exames complementares. A diferenciação correta entre causas infecciosas e não infecciosas é essencial para definir o prognóstico e o melhor curso de ação.
